根據彭博社於 5 月 25 日公布 2019 冠狀病毒疾病( COVID-19 )防疫韌性最新排名,台灣掉至第 15 名,不但面臨社區醫療量能超載的危機,隨之而來的「沈默缺氧」( Silent Hypoxia )更是令人人自危。面對這個看不見的敵人,台灣還能成功破解難題,重返防疫模範生之列嗎?
5 月 28 日,中央流行疫情指揮中心公布 1 例新冠死亡案例,這名來自土城的 36 歲邱姓男子,於 26 日確診,27 日準備被送往隔離,沒想到 27 日凌晨病情突然惡化,被緊急送往亞東醫院,不幸到院前已死亡。
這是國內目前最年輕且沒有慢性病史的死亡確診者,初步研判死因是呼吸衰竭。據家人描述,邱男 24 日前往土城長庚醫院篩檢,26 日確診,27 日等候衛生單位安排隔離,但凌晨 4 點他卻出現呼吸急促、四肢癱軟無力等症狀,送往亞東醫院時即失去呼吸心跳。
這樣的悲劇並不是個案,隨著雙北醫療量能超載,無症狀、輕症患者被認為沒有立即生命危險,經通知必須待在家中或加強集中檢疫所,等待醫療資源。
然而,數名患者無預警因呼吸衰竭猝死,讓大家不得不正視:輕症乃至無症狀者,同樣面臨著死亡風險。「沈默缺氧」所造成的危害,隨著確診病例的增加,在台灣不斷發酵。
無論輕重症皆有沈默缺氧風險
COVID-19 患者可能會出現低血氧卻沒有呼吸困難的「沈默缺氧」,由於患者本身都不覺得喘,當呼吸困難時,恐已需插管治療。因為容易延誤就醫,也成為致命的沈默危機。
全球目前已知的第一位染疫且康復的台灣醫師王毓強 ,是美國紐約愛因斯坦醫學院附屬Jacobi醫學中心的內科部資深住院醫師,過去一整年都站在疫情原爆點紐約市中心的第一線。他回憶道,無論輕症或是重症患者,都可能會面臨極高的呼吸衰解風險,且輕症常在數小時內急速惡化,造成預期外的死亡。
輕症患者進不了醫院,卻因為不易察覺的沈默缺氧,在社區中緩緩窒息死亡;而在醫院裡接受呼吸治療的患者,反而有「我還能順利呼吸」的錯覺,許多患者為圖方便,會拿下呼吸器去洗手間,沒想到走下病床後,嚴重缺氧的身體竟不能負荷短短廁所到病床的距離。
「很多病人無法順利走回來,都是在醫院廁所地板上被發現死亡,死因正是呼吸衰竭。」王毓強表示。這種難以察覺的死亡風險,在去年4、5月被冠上了個令人笑不出來的暱稱—快樂缺氧(Happy Hypoxia),因為患者們就如同溫水煮青蛙,直到最後喘不過氣,為時已晚。

SARS-CoV-2導致肺部功能失靈出現沈默缺氧
「沈默缺氧的患者甚至能夠大笑和說話,這在其他肺部疾病來說是不可能的。」西班牙巴塞隆納加泰隆尼亞禮炮學院附設醫院醫師阿堤亞加.皮亞薩加(Dr. Ingrid Arteaga Pillasagua MD PhD)表示。
他解釋,SARS-CoV-2進入體內後,會和一種名為「血管收縮素轉化酶」(ACE2)的受體結合,進入細胞開始快速複製。ACE2受體主要分布於呼吸道和肺部,被侵襲的過程中幾乎沒有症狀,但是當肺功能再也無法負荷,患者會迅速呼吸衰竭。
一種假說認為,新冠病毒會影響中樞神經,去年7月發表於國際期刊《呼吸研究》(Respiratory Research)的研究就指出,病毒會透過科學家尚不了解的機制,讓腦部偵測二氧化碳濃度的構造失靈。
刊載於《自然-通訊》(Nature Communications)的研究則提出另一個沈默缺氧的原因,當肺部出現壞損不能收集氧氣,正常情況下血液會繞向其他正常的肺部血管進行氣體交換;但是新冠患者的這項機制失靈,導致身體不斷進行無效的氣體交換,進而形成沈默缺氧。
「一些病人在急診室接受評估時,X光片上已出現嚴重的肺炎,但卻沒有呼吸困難的症狀,」這些病人出現併發症的可能性更大,死亡風險也更高。
肆虐台灣的英國變異株間接加劇呼吸治療困境
台灣守住了第一輪從武漢直撲的病毒,但是造成此次本土疫情的,卻是在全球造成重大危害的英國變異株(B.1.1.7)。
英國萊斯特大學病毒專家陳偉志(Julian Tang)解析上月發表在《刺胳針-傳染病》(The Lancet Infectious Diseases )和 《刺胳針-公共衛生》(The Lancet Public Health)的兩項觀察性研究,指出英國變異株雖然不會增加疾病的嚴重程度,但會讓傳播性更強,加劇了醫療量能負載。
西班牙於今年初就是受到了英國變異株變異株入侵,雖然臨床上並沒有證據證實變異株導致個體沈默缺氧的風險提高,但驟升的傳播力造成患者大增,有呼吸問題的人口比例提升,在醫療量能受到挑戰的情況下,病人無法接受及時治療而死亡。
半年前的西班牙正是如今的台灣,在英國變異株猖獗、然資源有限的情況下,被迫做出取捨。

血氧濃度比體溫更重要!
4月以來,國內本土疫情已經累積9000多例本土個案,死亡案例破百。目前嚴重個案728人屬於嚴重肺炎、258人屬於呼吸窘迫;至於使用呼吸器人數達到180人,使用葉克膜2人。
醫療緊繃,眾多被排除在醫院之外的確診者為了避免沈默缺氧,自我監測的重點也從「體溫」逐漸轉移到心血管數值。王毓強坦言,現階段血氧濃度比體溫更重要!
「當社區出現疾病傳播,血氧儀就跟體溫計一樣成為居家必備品,」持有護理師及醫檢師雙執照的美國加州護理人員葛瑞斯 RN( Grace The RN )也提醒。
美國紐約市耳鼻喉科醫師尼萊什·帕特爾( Nilesh Patel )指出,當醫療量能不足時,英美、歐洲的因應措施都是請無症狀、輕症者待在家中或指定場所,並發放血氧儀、血壓計和溫度計,請患者連續10天到14天進行自我身體數值檢測,每天回報數據。
他建議,確診者每天需進行2-4次檢測,當血氧濃度低於94%就需盡快就醫;一般民眾也可透過血氧檢測,過濾無症狀確診的風險。
與此同時,與隔離者保持溝通的第一線人員,以及相應的後送系統就需要十分健全。尤其是當血氧數據回報出現異常時,務必於第一時間透過線上問診方式,讓醫師判斷處置方式。
為強化確診者的生命狀況掌控,中央疫情指揮中心指揮官陳時中亦於5月30日宣布,血氧濃度是需要特別監測的項目,在集中檢疫所與加強版防疫旅館都有提供住民血氧機;而居家隔離者,指揮中心將採購1.5萬台指尖血氧儀,讓各地衛生局提供給居家隔離觀察的輕症、無症狀患者使用。
然而對於一般民眾來說,市面上的血氧儀經過瘋搶後已是一台難求。不少民眾轉向尋求穿戴式裝備。根據食藥署去年底修訂的「醫用軟體分類分級參考指引」,一般民眾已經可以使用量測心率、血氧產品的醫用軟體。
智慧型穿戴裝備的檢測原理,是透過「手腕」內紅血球對於紅外線及紅光的吸收差異來計算血氧濃度,相較於醫療級的指壓式光電感測器透過「指甲」量測,在精准度上確實有較大挑戰。不過,在非常時期,智慧型穿戴裝備的數據仍具備參考價值。
葛瑞斯 RN 指出,民眾應該先掌握自己的日常基礎血氧數值,更能夠比較出異常數值。
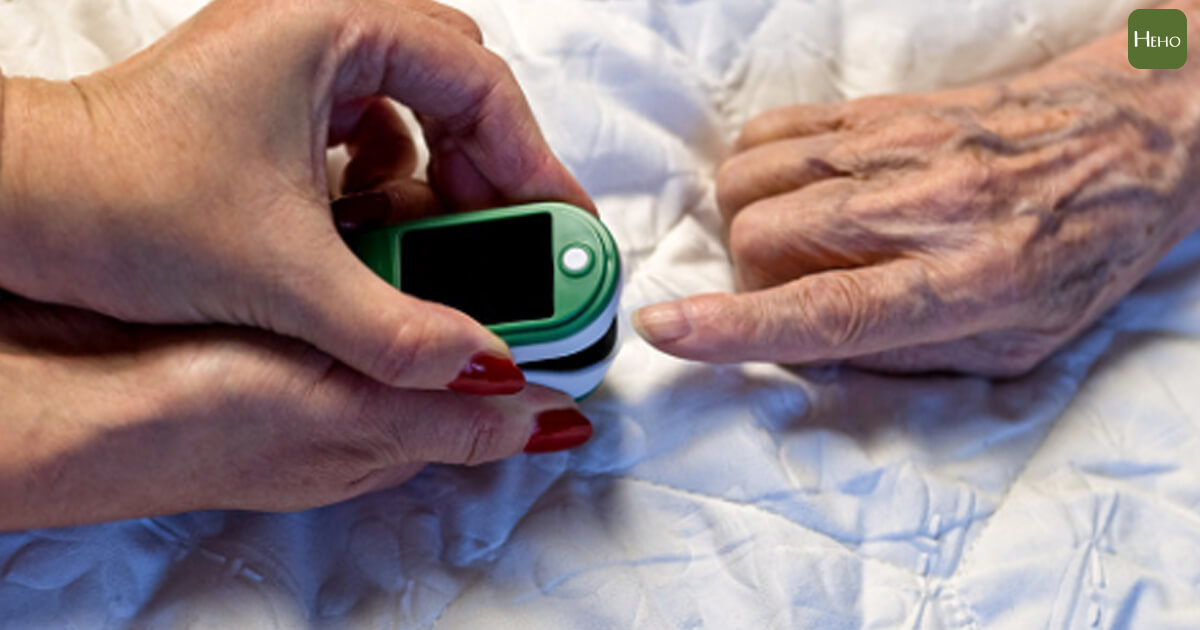
血氧儀大缺貨!隔離者如何自救?
除了儀器檢測,美國急診醫師理查德·列維坦(Richard Levitan)指出沈默缺氧的其他症狀供民眾辨認:包括胸悶、呼吸急促、心率異常,出汗、嘴唇改變顏色等。還可以根據美國胸腔科醫學會提出的6分鐘步行測試,按照平時的步行速度連續走6分鐘,若臉色發黑務必就醫。
呼吸問題並非不治之症,卻需治得即時。若是已發病卻無法即時取得醫療資源,可根據 2012 年《內科學誌》的〈俯臥通氣與急性呼吸窘迫症候群〉指引,進行「清醒俯臥式呼吸」,在重力加上肺部結構的影響之下,肺部會有更多血液灌入,增加血氧的濃度,爭取等待救援的時間。
「日常透過肺活量的訓練,有機會降低沈默缺氧的程度與風險。」王毓強分享,自己在症狀輕微時會於室內從事輕度運動;加州醫護則會鼓勵輕症病人從事吹氣肺活量測試,一方面檢測剩餘肺活量,一方面也能訓練肺活量。葛瑞斯RN建議,隔離治療期間記得補充維生素D並維持健康飲食。

善用他山之石找出台灣防疫解方
新冠病毒對人類生命造成巨大威脅,但年輕、輕症患者仍有機會痊癒癒。紐約市的27歲物流從業者卡梅爾帕斯(Kamil Pas)於去年5月確診,彼時資源匱乏的醫院根本無暇處置輕症患者,他形容自己「幾乎是睡覺治好了疾病」;身為紐約市最早一批染疫的醫護人員王毓強醫師,也是在家中透過嚴謹的身體數據檢測監控病情發展進程。
然而並非所有病人都如此幸運,隨著台灣「2周內解除3級」夢碎,接下來預計還要3個月的時間,才能在大量篩檢與疫苗的輔助下,完全控制住國內情勢。若是處置不善,恐怕會有更多病人與傷亡。
相較其他國家,待到疫苗出台後才爆發大規模本土案例的台灣或許已屬幸運。身為走過第一線抗疫的過來人,阿堤亞加.皮亞薩加表示「預防、正視、預測。把人民的生命放在國家的經濟之前。」各國減災的他山之石可以攻錯,唯有正視破口、填補缺漏,台灣才能儘速重返防疫資優生之列。
文/林以璿 圖/蘇鈺婷
延伸閱讀:
新冠肺炎防疫生活對策:如何防疫?疫情下食、衣、住、行對策一次了解!



























