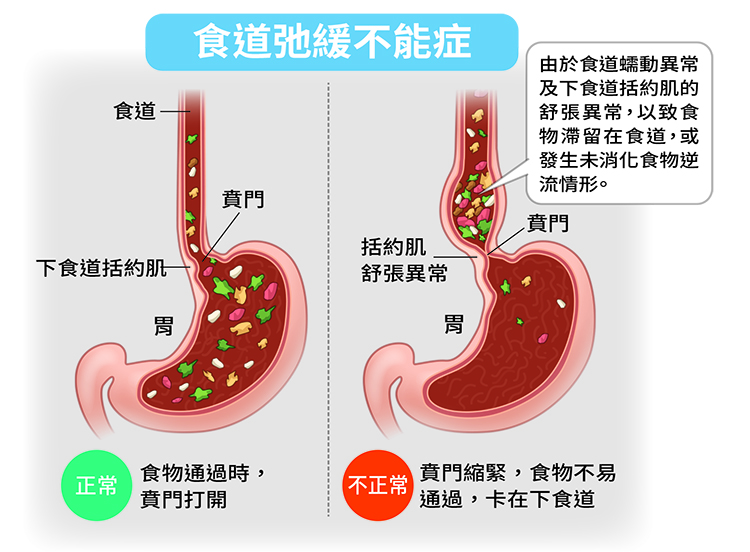
食道弛緩不能症與食道體蠕動異常及下食道括約肌舒張異常有關,它會導致患者漸進式的吞嚥困難、體重減輕,病程在緩慢進展下可能演變成食道極度擴大及扭曲,甚至引發吸入性肺炎或肺膿瘍,長期下來也會增加食道癌發生的機會。
對於有吞嚥困難症狀的病人,常常不容易釐清其病因,甚至和常見的胃食道逆流等消化道疾病不易區分。若在胃鏡檢查時無法找到顯著的阻塞性病因,例如食道腫瘤等病況,則可能是相對少見的原發性食道蠕動障礙,其中「食道弛緩不能症」是最常見的病因。
食道弛緩不能症是一種少見的疾病,其發生率約為每十萬人0.03~2.5例,盛行率約為每十萬人2.5~15.3例,但因近年來醫學界診斷力的提升,其發生率及盛行率逐年上升,且男女並無差別,任何年齡層都可能發生,主要發生在25~60歲。
病因多元 與病毒感染、特定基因有關
食道弛緩不能症的病因至今仍不完全清楚,但根據病理組織學的一些證據,發現在某些病毒如單純疱疹病毒,感染食道之後,在一些帶有特定易感性基因的族群身上會產生異常而過度的免疫反應,導致控制食道蠕動的神經細胞被免疫系統的T細胞及抗體破壞,進而造成食道蠕動異常及下食道括約肌的舒張異常。所謂「易感性基因族群」,舉例來說,目前已知的有帶有人類白血球抗原(HLA:human leucocyte antigen)基因的族群(例如:HLA DQA1*0103、DQB1*0603)。
簡而言之,其病因可能為多重來源,包括基因易感性、病毒感染後的自體免疫問題、控制肌肉的神經元受到攻擊而導致局部發炎、受傷而退化等。
症狀表現多樣化 胸口灼熱易與胃食道逆流混淆
食道弛緩不能症有許多不同的症狀表現,最常見的是同時對固體和液體食物吞嚥困難,其他還包括胸痛、胸口灼熱及體重減輕等。另外,也很常發生未消化食物逆流的情形。在呼吸道的併發症則包括夜咳及食物嗆入等症狀,嚴重時甚至會引發吸入性肺炎或肺膿瘍。
由於上述症狀常常是緩慢且漸進式發生的,一開始症狀不甚明確,且病人常出現胸口灼熱,極度類似胃食道逆流,因此一開始常會被誤診為胃食道逆流症。從症狀發生到有明確診斷,平均大約需要 2 年,甚至有些病人的症狀長達 5 年,四處求診,最後才終於確診為食道弛緩不能症,接受相對應的治療。甚至過去也發生過病人被診斷為胃食道逆流,導致接受了抗逆流手術的狀況。因此,當病人被診斷為胃食道逆流症,但接受藥物治療均無良好療效時,除了胃鏡檢查,更應進一步接受食道壓力檢查,以找出確切病因。
診斷工具包括胃鏡、食道攝影、食道壓力檢查
診斷食道弛緩不能常用的工具包括俗稱胃鏡的上消化道內視鏡檢查、鋇劑食道攝影及食道壓力檢查,食道壓力檢查則是目前診斷的黃金標準。當病人症狀出現時,第一步會安排胃鏡檢查了解是否有食道阻塞性病變(例如:食道癌、長期胃酸逆流引起食道狹窄等),若排除,便有可能是原發性食道蠕動障礙,其中「食道弛緩不能症」又是最常見的原因。
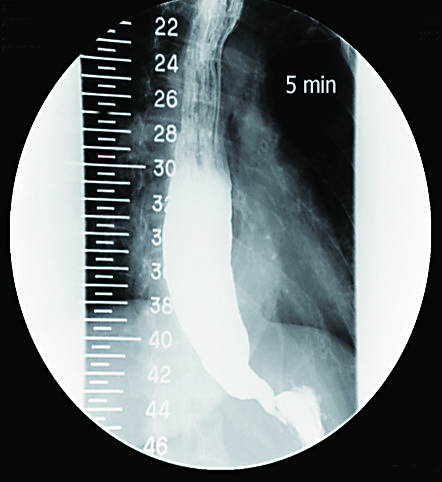
在胃鏡檢查下,食道弛緩不能症的特徵例如:食道內有液體或食物殘渣堆積、食道體異常擴大及扭曲、胃食道交界開口緊縮且內視鏡通過時有阻力感等。當懷疑此診斷時,進一步會安排鋇劑食道攝影,此為一放射線檢查,不具侵襲性,病患喝下鋇劑後,藉由不同姿勢、不同角度拍攝食道的影像,醫師會觀察一定時間內鋇劑流經過食道和進入胃的速度,以評估食道的排空能力,也可對食道輪廓做一整體評估。食道弛緩不能症的病患在鋇劑食道攝影檢查下,食道體會擴張,進而表現出鋇劑沉積及「鳥嘴」徵象。而最終若要確定診斷,就需要安排食道壓力檢查。
食道壓力檢查可分析食道蠕動功能做出正確診斷
傳統的食道壓力檢查管路上的壓力偵測器數目較少(5個壓力偵測器,彼此相隔5公分)。而隨著近年來醫療科技的進步,目前使用的高解析度食道壓力檢查,其壓力偵測器數目增加為22~36個,且壓力偵測器之間相隔僅有1~2公分。將導管放入食道後,利用兩端括約肌壓力較高的特性以確定下食道括約肌的位置,接著請病患依指令吞下生理食鹽水,食道蠕動時,其壓力的高低變化會以不同顏色來呈現,有助於分析食道蠕動的功能。而當高解析度食道壓力檢查結合食道阻抗檢測時,則更能完整評估食道運動功能及食團運送效果。
目前針對食道蠕動異常疾病的分類,是使用新的芝加哥分類系統(第四版)來做為診斷標準,而在高解析度食道壓力檢查下,發現食道體的蠕動異常及下食道括約肌的舒張異常,就能確診為食道弛緩不能症。
經口內視鏡食道肌肉切開術 可達到外科手術效果
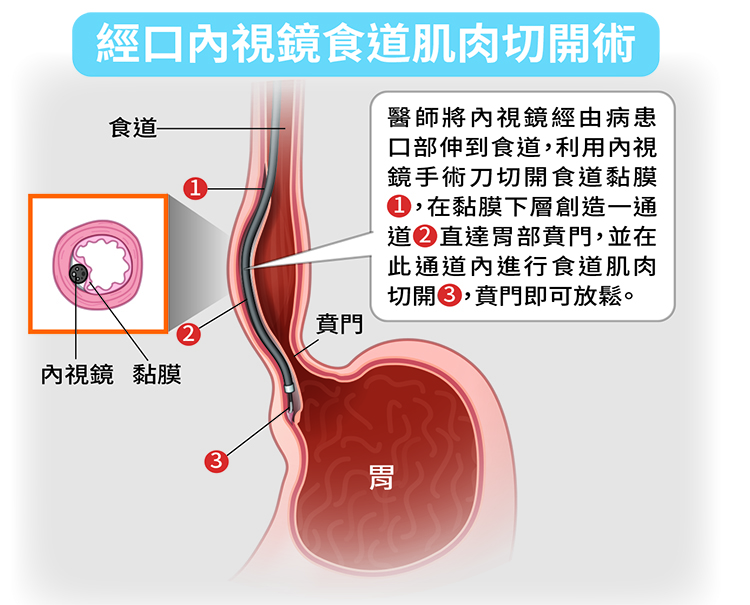
目前針對食道弛緩不能症最常用的治療方法是「經口內視鏡肌肉切開術」,醫師將內視鏡經由病患口部伸到食道,利用內視鏡手術刀經食道黏膜下層創造一通道(猶如一隧道般)直達胃部賁門,之後會在此通道內進行食道肌肉切開,經由此方式,可達到傳統外科手術的效果。此方式在病患體表沒有傷口,復原迅速,效果不錯,安全性亦高,但長期追蹤仍有復發的可能性。而針對年紀較大、共病較多的患者,則可以考慮氣球擴張術或肉毒桿菌注射等更低侵入性的治療方式。
病人食道易有食物滯留發酵 影響微菌叢組成增加食道癌風險
食道弛緩不能症病患因食道體的蠕動及下食道括約肌的舒張異常,也會造成食物的滯留及發酵及黏膜慢性發炎,可能進而影響食道微菌叢的組成。然而過去少有此類研究,臺大醫院及好心肝診所團隊合作,進一步針對食道弛緩不能症病人的微菌叢組成特徵,微菌叢和疾病嚴重程度的相關性,及接受經口內視鏡肌肉切開術治療前後的食道微菌叢變化,做了一系列的研究,以期做為日後分析疾病特性及提供個人化精準醫療的基礎。
研究分析了食道弛緩不能症病人及對照組健康成人的微菌叢組成,發現其組成有明顯差異,病人組其微菌叢組成占比最高的是乳酸桿菌屬。而進一步分析食道內不同滯留嚴重度病患的微菌叢組成,發現當滯留程度較嚴重時,其乳酸桿菌屬菌叢的豐富度明顯較高。推測以上結果乃因其食道內食物長期滯留發酵,且在酸性環境下更利於乳酸桿菌的生存,而其在酸性環境下會進一步產生亞硝胺化合物,進而具有致癌性,長期可能增加食道癌產生的風險。
而針對接受經口內視鏡肌肉切開術病人的微菌叢做分析,乳酸桿菌屬菌叢的比例在術後有明顯下降。乳酸桿菌屬在酸性環鏡下可能和致癌性相關,所以術後食道的淤積被紓解,乳酸桿菌屬占比隨之下降,食道整體微菌叢組成也隨之改善。
但需要注意的是,術後病人食道菌相顯示「奈瑟氏菌屬」的占比增加,奈瑟氏菌是一種革蘭氏陰性菌,之前研究顯示革蘭氏陰性菌和逆流性食道炎有相關性,推測奈瑟氏菌占比增加是因術後胃酸逆流增加導致。故術後也不可輕忽,應長期追蹤,若有逆流性食道炎,也應適當治療,以避免長期胃酸逆流造成的食道傷害。此一研究已於2023年4月發表在亞太地區消化系醫學會官方醫學雜誌《胃腸肝病學期刊》(Journal of Gastroenterology and Hepatology)。
簡而言之,食道弛緩不能症患者因食道體的蠕動及下食道括約肌的舒張異常,食物容易滯留於食道,造就其特殊的微菌叢組成特徵,並可能和食道癌風險增加相關,但因果關係仍需進一步驗證。食道弛緩不能症患者在接受經口內視鏡肌肉切開術後,乳桿菌菌叢比例下降,推論和食物滯留改善相關。
因此,對於有吞嚥困難甚至體重下降的患者,建議應至醫療院所進行進一步檢查(例如胃鏡、食道壓力檢查等)以確認病因,若確診為食道弛緩不能症,更應及早接受適當的治療,以改善其淤滯的食道環境,降低食道癌風險。
※ 本文轉載自肝病防治學術基金會好心肝雜誌第 103 期
文/肝病防治基金會 編輯/賴以玲 圖/孫沛群
延伸閱讀
胃食道逆流可能長出食道癌!一次看懂癌前病變「巴瑞特氏食道」
胃食道逆流患者逐年增加! 除了「胃鏡」還有哪些檢查選擇?



























