「你打過疫苗了嗎?」是疫情期間不少人的問候語,但除了 COVID-19 疫苗以外,成人也需要接種許多疫苗,強化對疾病的防禦力。
時序進入秋冬,天氣漸漸涼爽,前往醫院就診的呼吸道疾病患者明顯變多,肺炎、流感、COVID-19等對許多長輩、慢性疾病患者與免疫低下族群仍可能引發重症,建議高風險族群提早接種疫苗,以增強對這些疾病的抵抗力。
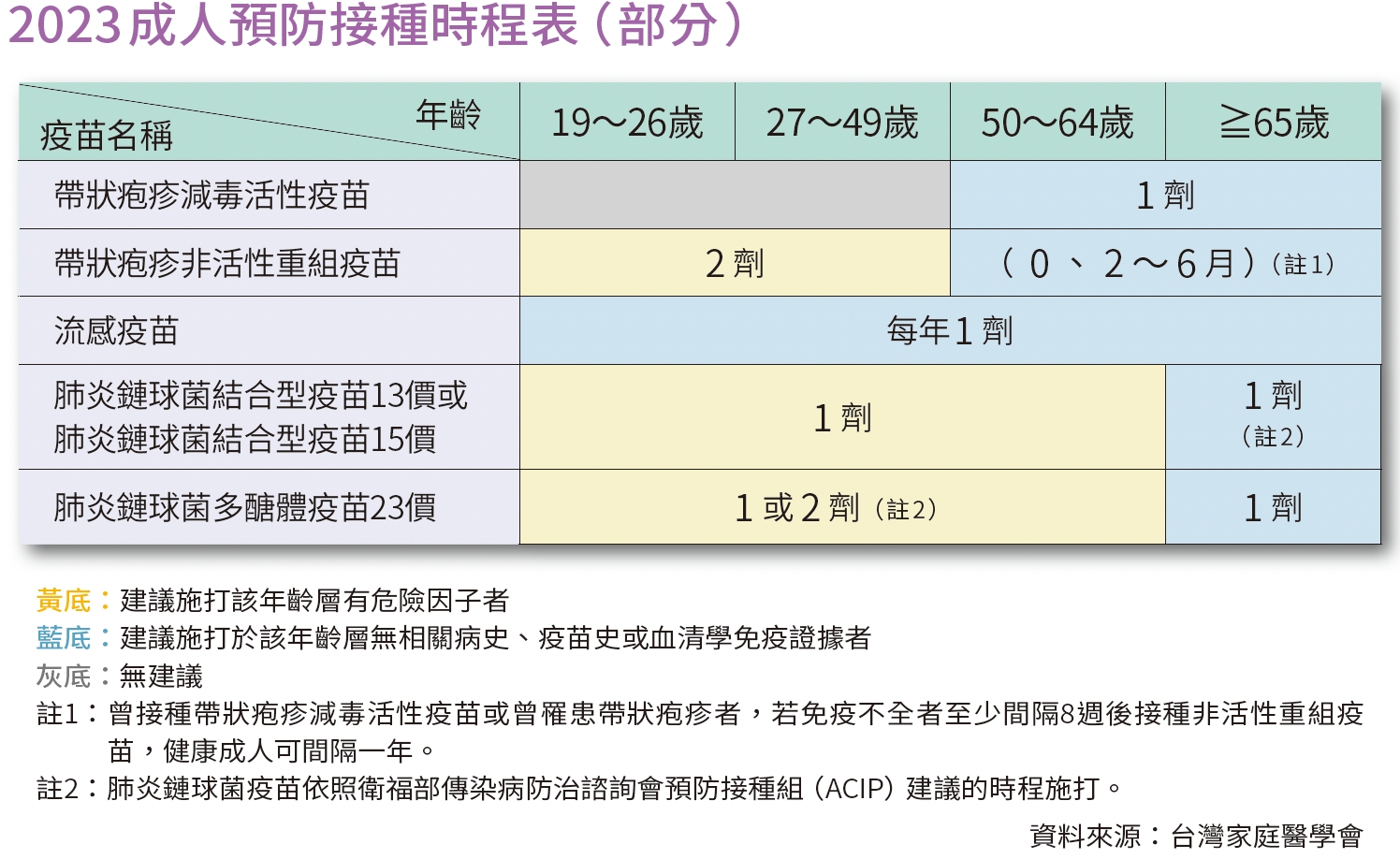
需要特別注意的是,過去肺炎鏈球菌公費疫苗僅提供給71歲以上民眾接種,今年(2023)9月初疾管署宣布10月2日起分階段擴大65歲以上民眾公費接種1劑23價肺炎鏈球菌多醣體疫苗(PPV23)及1劑13價結合型肺炎鏈球菌疫苗(PCV13),符合資格的民眾可前往接種。
以下分述成人需要關注的疫苗:
肺炎鏈球菌疫苗
肺炎鏈球菌疫苗有三種,分別是13價結合型疫苗、15價結合型疫苗及23價多醣體疫苗,皆涵蓋了目前致病性與侵襲性較高的血清型。這3種疫苗的差異除了保護的血清型不同外,疫苗的製程上也有差異。結合型疫苗的效價和抗體濃度維持較久,打一劑可以維持10年,23價多醣體疫苗則可維持約5年。
肺炎鏈球菌是透過飛沫傳染,一旦感冒或免疫力下降,肺炎鏈球菌很可能因此入侵呼吸道或血液中,有可能會出現肺炎、菌血症、敗血症、腦膜炎等侵襲性的感染,5歲以下幼童與65歲以上長者為高危險群。
政府自2023年10月2日起提供全台65歲以上長者公費施打肺炎鏈球菌23價多醣體疫苗及13價結合型肺炎鏈球菌疫苗,疾管署建議結合型疫苗與多醣體疫苗皆須施打,但中間建議間隔一年以上,不管先後順序。若是臺北市市民,市政府補助市民63歲(含)以上民眾施打23價的肺炎鏈球菌疫苗。
至於65歲以下民眾或年輕族群,如果是脾臟功能缺損、先天或後天免疫不全、慢性病、慢性肝病、接受免疫抑制劑或放射治療的癌症患者或器官移植者等高風險族群,可自費施打肺炎鏈球菌疫苗。
流感與COVID-19疫苗
流感疫情隨著 9 月開學而逐漸升溫,感染流感容易出現明顯肌肉痛、頭痛、發燒症狀,國內每年皆會出現重症甚至死亡的個案,不可不慎。由於流感病毒有很大的變異性,因此建議每年在10月流感疫苗開打時,接種1劑流感疫苗,可和肺炎鏈球菌疫苗一起施打,一般習慣「左流右肺」,孕婦也可施打。
至於 COVID-19 疫情,對比前幾年的肆虐,今年雖然威脅性不如以往,而有「COVID-19流感化」的說法,但不知何時病毒又會變異,因此建議今年尚未接種次世代疫苗者與尚未完成基礎劑接種者,需追加接種COVID-19疫苗以獲得保護力,尤其長輩、幼童、高風險慢性病患者更需接種疫苗。
帶狀疱疹疫苗
帶狀疱疹係由水痘—帶狀疱疹病毒引起,多是小時候罹患水痘後,病毒潛伏在背根神經節中,當免疫力下降時就容易復發,即為帶狀疱疹。症狀是身體會出現疱疹和劇烈神經痛,常發生在中老年人、免疫力較低者。即使痊癒後,部分患者可能出現疱疹後神經痛,身心健康都會造成極大衝擊。
目前研究建議,50歲以上成人與18歲以上免疫功能低下者應接種帶狀疱疹疫苗。台灣共引進2款疫苗,第一款伏帶疹(Zostavax)屬減毒活性疫苗,每劑約4800~5500元,需施打1次,不適用於免疫機制較差的族群;台灣於2022年引進一款新一代次蛋白的帶狀疱疹疫苗欣剋疹(Shingrix),屬非活性重組疫苗,每劑約8000~9000元,共需施打2次,兩劑間需間隔2到6個月,目前台灣尚無公費或健保補助,需自費接種。
HPV疫苗
人類乳突病毒(HPV)主要是在性行為過程中,透過皮膚、黏膜、體液接觸傳染,是導致子宮頸病變、子宮頸癌、外生殖器癌的元兇。國健署自2018年底開始補助國一女生公費接種HPV疫苗,不過不只年輕女性可施打HPV疫苗預防子宮頸癌,現在愈來愈多研究也發現,口咽癌與頭頸癌也與HPV病毒很有關係,甚至HPV病毒所導致的口腔癌人數更勝於子宮頸癌,因此建議不論男女,在45歲前,都可以自費施打HPV疫苗,保護自己,也能保護另一半。
目前國內核准的HPV疫苗共3種,分別是二價、四價、九價,這三種國一女生皆可公費施打,分別可預防2種、4種、9種型別的HPV病毒。前兩者自費價格約每劑3000~3500元,九價HPV疫苗則在每劑5000到6000元間。
二價限9歲以上女性,9~14歲僅需注射2劑,15歲以上施打3劑;四價則供9~45歲女性、9~26歲男性接種,9~13歲女性只需接種2劑,其餘14~45歲女性與9~26歲男性皆接種3劑。九價則供9~45歲男女施打,9~14歲男女接種2劑,15~45歲男女接種3劑。
破傷風、白喉、百日咳相關疫苗(Tdap/Td)
破傷風桿菌會透過污染的傷口入侵血液,初期症狀是頸部及四肢僵硬、吞嚥及呼吸困難。而白喉則是白喉棒狀桿菌引起急性呼吸道傳染病,可能引起心肌炎。百日咳則是百日咳桿菌引起的急性呼吸道感染,由飛沫傳播,陣發性咳嗽會妨礙患者正常飲食和呼吸,症狀嚴重者甚至會昏迷不醒。
而破傷風、白喉、百日咳相關疫苗(Tdap/Td)可分為兩種,一是減量破傷風白喉非細胞性百日咳混合疫苗(Tdap),二是破傷風、減量白喉混合疫苗(Td),建議所有成人可每10年接種1劑Td,其中一劑以Tdap取代Td。
若成人不清楚疫苗接種史或沒有完成基礎接種時,應先完成3劑Td,並可以Tdap替代其中任1劑。
如果剛好意外受傷,擔心傷口清潔不完全導致細菌或病毒感染,若5年內沒施打疫苗,會建議接種疫苗;若傷口小且乾淨,則維持每10年追加1劑的頻率即可。
麻疹、腮腺炎、德國麻疹混合疫苗(MMR)
麻疹、腮腺炎、德國麻疹混合疫苗,15~49歲的育齡婦女若無疫苗接種紀錄者,建議要施打2劑,以免在第一孕程感染到德國麻疹,新生兒會有先天性德國麻疹症候群。
女性接種後4周內應避免懷孕,已懷孕的婦女也不適宜接種,因為此疫苗是活性滅毒疫苗,可能會有造成胎兒先天性感染導致胎兒異常的潛在風險。
一般而言,男性較不需施打麻疹、腮腺炎、德國麻疹混合疫苗,但如果在醫療行業工作,工作性質常接觸外國人、要去高風險國家,因感染風險較高,建議考慮施打1劑疫苗。
B型肝炎疫苗
在台灣,自1986年7月起針對新生兒全面接種B型肝炎疫苗後,帶原率隨著世代下降,目前30歲以下B型肝炎帶原者不到1%。不過B肝表面抗體會隨著年紀增長而逐漸消失,20歲以上6~7成都是「三陰」,即表面抗原、表面抗體、核心抗原都是陰性,通常在大學入學時會驗有無B肝抗體,若有抗體就不需再補打。如果沒有抗體,家人之中有帶原者或本身從事醫療工作,可考慮追加1劑或2劑。若從未接種過,則建議接種3劑。
A型肝炎疫苗
上半年知名美式賣場的冷凍莓果驗出A型病毒,引起消費者恐慌,各大醫療院所紛紛湧入希望施打A肝疫苗的人潮。隨著國內衛生環境改善,大規模的A肝疫情已較少見,年輕族群體內幾乎沒有A肝抗體,感染案例幾乎都是境外感染。若欲前往衛生條件不佳的地方,仍有可能吃到遭A肝病毒汙染的食物而感染A肝,因此可以考慮施打2劑A肝疫苗(需間隔6~12個月)。此外,餐廳工作者如廚師在體檢時,也需檢測是否患有A型肝炎,沒有A肝抗體者也應施打。
日本腦炎疫苗
日本腦炎病毒會透過病媒蚊(三斑家蚊)而傳播給人類,感染後大部分沒有症狀,但少部分患者可能會高燒、頭痛、嘔吐,甚至出現腦膜炎或腦炎的症狀。
未曾接種日本腦炎疫苗的成人,若其居住或工作環境鄰近動物畜舍、病媒蚊孳生地點,或者會去流行地區旅遊,建議施打3劑疫苗,以達成基礎免疫,接種第1劑後,隔兩周接種第2劑,隔年接種第3劑。
整體而言,成人可以接種的疫苗種類愈來愈多,若有接種疫苗的問題,可以洽詢各醫療院所家庭醫學科醫師,或是有提供疫苗接種服務的各級醫療院所,讓預防接種發揮效益極大值。
※ 本文轉載自全民健康基金會好健康雜誌第 66 期(諮詢專家:臺大醫院家庭醫學部社區醫學科主任詹其峰)
文/全民健康基金會 編輯/賴以玲 圖/楊紹楚



























