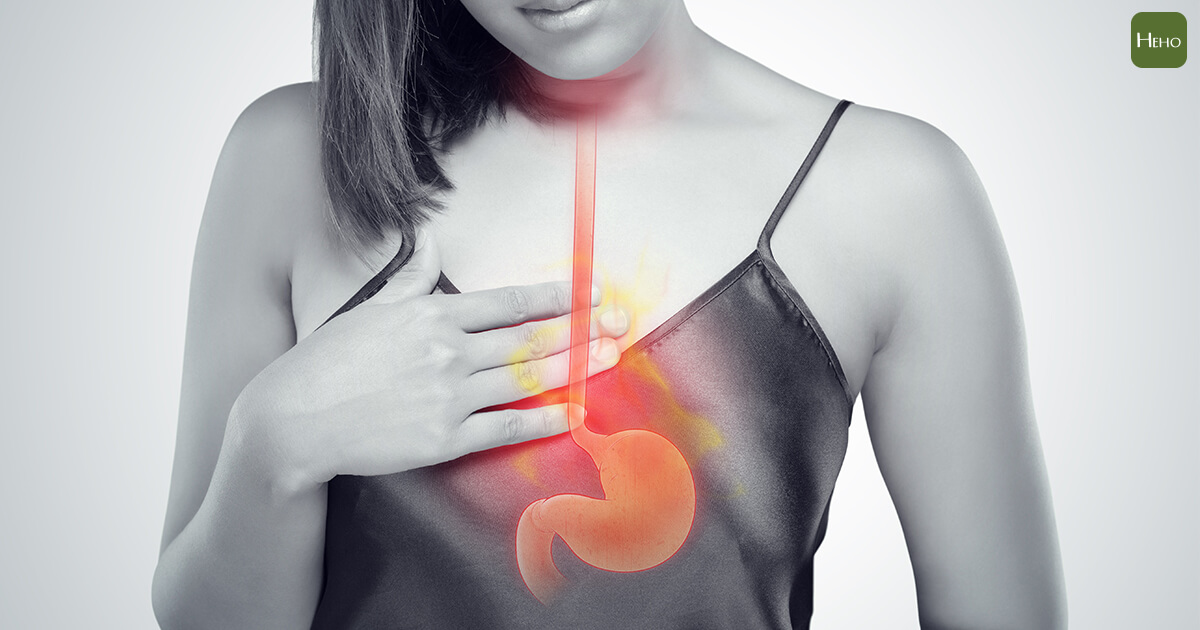
胃食道逆流是台灣人很常見的疾病,根據健保署統計,近3年的就診人數已經超過76萬人,再加上沒有就醫的人口,盛行的比率粗估是24%,接近高血壓的患者比例。
雖然胃食道逆流不太可能會導致胃癌,很多人也就吃胃藥控制而已,但生活型態沒有改變,或是本身食道、胃部的組織結構不同,還是有人的胃酸一樣會每天跑到食道;而這種強酸,可能會導致食道細胞發生病變,而產生癌變的可能,如果沒有及早注意,很可能變成「食道癌」。
一次看懂胃食道逆流與癌前病變「巴瑞特氏食道」
食道癌不是一天造成的,在變成食道癌之前,通常會先有個癌前病變,而「巴瑞特氏食道」(Barrett’s esophagus)就是食道腺癌的其中一種癌前病變,也是跟胃食道逆流最相關的癌前病變。
全球最權威診所梅約診所(Mayo clinic)的資料顯示,巴瑞特氏食道通常是長期的胃食道逆流造成,但有一半的巴瑞特氏食道患者卻不會出現胃食道逆流的症狀,可能是因為腸胃的消化系統整體有不健康的狀況出現;比如有人可能是食道口的形狀比較鬆弛,容易有胃酸湧入,卻不是胃酸直接逆流,這類型的人服用胃藥的效果就不大。
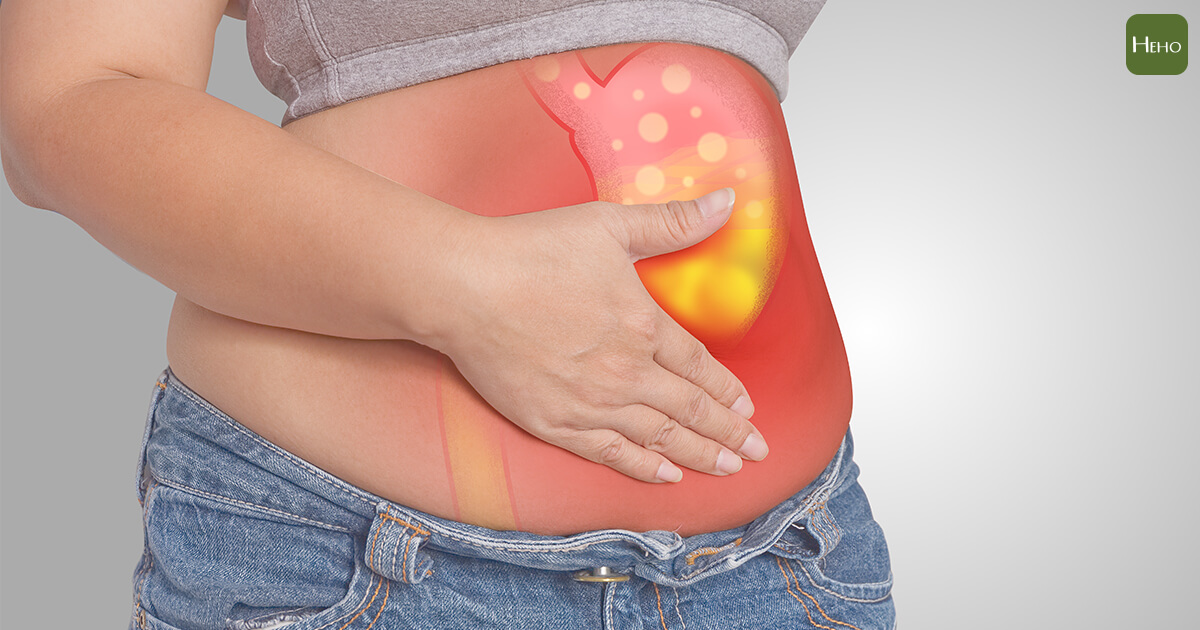
巴瑞特氏食道的症狀
多半沒有特殊症狀,或是只有胃食道逆流的症狀。
- 火燒心
- 胃酸逆流
- 胸悶胸痛
- 吞嚥困難
- 喉嚨有異物
巴瑞特氏食道怎麼診斷
而要診斷成巴瑞特氏食道,必須符合幾個條件:
- 食道出現明顯的侵蝕病變。
- 食道變得狹窄。
- 切片檢查後,發現食道內出現類腸道細胞,稱為「腸化生」。
因為胃食道逆流會把腸道的細胞也一起帶到食道上,讓原本扁平的食道細胞,變成腸道的「柱狀細胞」,柱狀細胞含有腺體、會分泌激素或是消化液,這會導致食道變得比較容易發生癌症病變;有些人雖然食道侵蝕嚴重,但沒有腸道細胞的寄生,就不算是巴瑞特氏食道。
多嚴重的胃食道逆流可能造成巴瑞特氏食道?
胃食道逆流大多是因為位於食道、胃交接處的「下食道括約肌」,也就是俗稱的賁門鬆弛而造成的,消化食物的時候,括約肌依然是放鬆的,導致胃酸、膽汁逆流到食道,造成食道發炎糜爛。一般來說,胃食道逆流按照食道粘膜損傷程度分成A、B、C、D等4級,A級最輕微,D級最嚴重。
- A級:黏膜受損長度不足5mm。
- B級:黏膜受損長度超過5mm。
- C級:黏膜損傷橫跨2個食道皺摺,但尚未超過3/4的食道管徑圓周。
- D級:黏膜損傷超過3/4的食道管徑圓周。
巴瑞特氏食道可能發生在任何一個階段,但多半是胃食道逆流長期沒有治好的狀況下才會發生。美國統計胃食道逆流發生率有10%到15%,但台灣發生率比較少,只有1%左右。

巴瑞特氏食道的治療方法
台灣目前針對巴瑞特氏食道的治療,健保給付「經切片確診為巴瑞特氏食道」的患者,1年份的質子幫浦抑制劑(PPI),也是最常用、效果最好的胃食道逆流藥物。
不過針對比較嚴重、面積比較大的患者,可以使用內視鏡切除病變食道,或是用射頻燒灼術來治療,射頻燒灼會用電燒的方式,將食道表皮燒灼於固定深度(0.1cm)內,比較不會出現燒灼過深而產生「食道穿孔」或「術後食道狹窄」的併發症;同時不需要切除食道、而且成功治癒率達到9成以上。
目前電燒也有部分的健保給付。
巴瑞特氏食道變成癌症的機率有多高?
根據統計,食道腺癌有50%就是巴瑞特氏食道引起的,但大約只有0.5%的人會變成癌症。
巴瑞特氏食道患者要怎麼吃?
- 減少脂肪食物
- 每餐食物份量減量
- 不吃巧克力
- 不喝咖啡
- 不吃薄荷相關的食物
- 不吃油膩或辛辣食物
- 不吃番茄和番茄製品
- 不喝有酒精的飲品
誰容易得到巴瑞特氏食道?
- 肥胖(尤其是腹部脂肪含量很高)
- 抽菸
- 家族史
- 老年人
- 白人
- 男性
文、圖/盧映慈
延伸閱讀