3D 乳房斷層攝影可提高 41% 乳癌在緻密乳房的偵測率,減少 20 至 40% 的複檢率,具有早期乳癌的高偵測率,以及減少假陽性個案優勢,是乳癌篩檢與診斷新趨勢。
乳癌是台灣地區婦女最常發生的惡性腫瘤,自民國 92 年開始,乳癌就居女性十大癌症之首。根據國民健康署資料顯示,女性乳癌標準化發生率及死亡率分別為 69.1 及 12.0(每 10 萬人口),表示每年新增個案超過一萬名婦女,逾 2,000 名婦女因此死亡。
雖然有許多危險因素與乳癌相關,例如家族病史、初經早、停經遲、不曾生育、超過 30 歲以後才生育、或長期服用女性荷爾蒙等,但是超過 80% 的乳癌患者並不具有任何危險因素,隨著年齡的增加,40 歲以上,罹患乳癌的風險也會隨之增加。
定期乳房攝影檢查 早發現 5 年存活率超過 95%
乳癌無法預防但也非絕症,依據國內、外的文獻報告,與實證醫學的證實,定期接受乳房攝影篩檢與未接受篩檢的婦女比較,定期篩檢可降低 41% 的乳癌死亡風險,減少 30% 的晚期乳癌發生率。民國 103 至 107 年間,台灣早期乳癌的 5 年存活率逾 95%,但是晚期乳癌 5 年存活率僅 33%,因此早期診斷與治療是目前最有效的預防措施。
現行國健署的政策,就是針對所有 45 至 69 歲的婦女,以及 40 至 44 歲具有乳癌家族史的婦女,提供每兩年一次免費乳房 X 光攝影篩檢,以早期診斷、早期治療、降低死亡率,並維持良好生活品質為目標。不過乳癌可以在任何年齡發生,雖然年輕 40 歲以下婦女的發生率低,但近年來已有增加趨勢,因此建議搭配超音波、乳房攝影或 3D 乳房斷層攝影檢查,以利早期診斷。
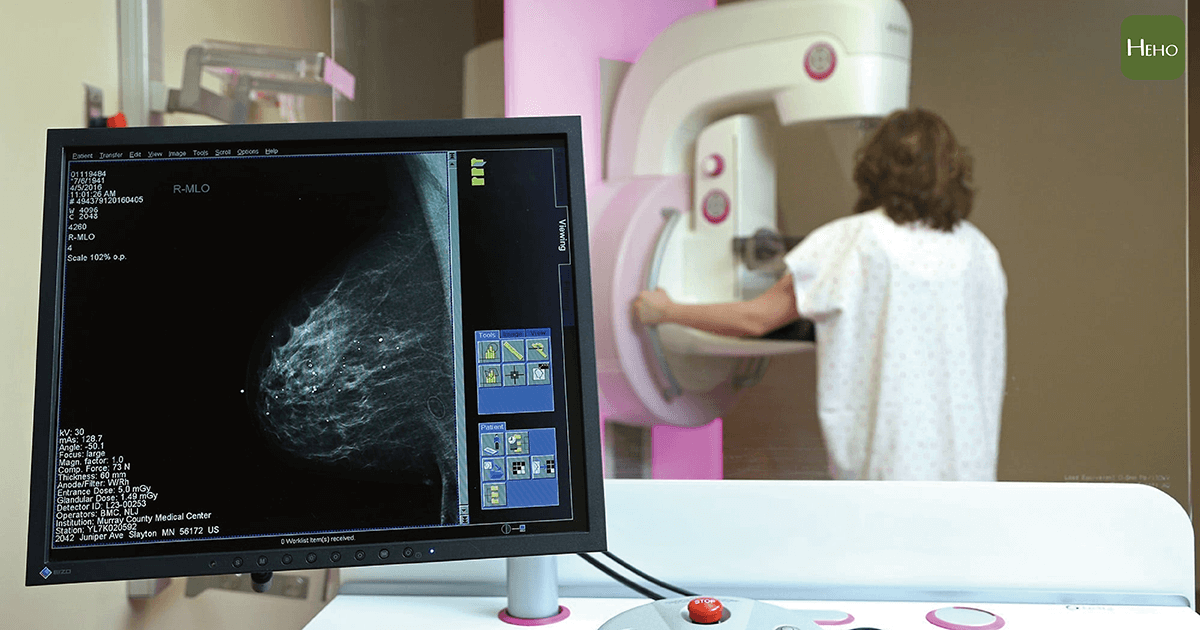
乳房攝影準確度雖高,但仍約有 10 至 15% 的乳癌無法被偵測到,即所謂的「假陰性」,尤其是對於乳腺緻密度高的婦女,因為乳腺組織與腫瘤在 X 光透視下呈現為亮白色,如果腫瘤被周圍緻密的乳腺組織遮蔽,將影響乳房攝影偵測腫瘤的能力。此時可搭配其他的影像檢查,如超音波掃瞄。
另外,接受乳房攝影篩檢的婦女,如果篩檢的結果為異常,常會因此感到焦慮,但大多數不是乳癌,即所謂的「假陽性」,只要進一步使用影像複檢即可分辨,只有少數需要進一步做切片檢查,因此不需過度恐慌。
3D 乳房斷層攝影 年輕或乳腺密度高婦女成效顯著
一般乳房攝影檢查時,是將乳房擠壓成 3 至 6 公分厚度,拍攝成 1 張影像,也就是將一個立體的乳房拍攝成 1 張平面的影像,因此容易因乳腺組織重疊而遮蔽住腫瘤,造成假陰性(有乳癌卻看不見);也可能因乳腺重疊的加總效果,造成假陽性(看見陰影但並不是乳癌
3D 乳房斷層攝影是將乳房擠壓成 3 至 6 公分厚度,再使用低劑量 X 光、以多個角度照射乳房,獲得一組影像,類似將立體的乳房,拍攝成一連串厚度僅 1mm 的剖面影像,以減少乳腺重疊造成的誤診,提高乳癌偵測能力,降低假陽性即「假腫瘤」的發生。
對於乳癌篩檢的準確度,全球大多數文獻均顯示:不論乳腺密度高或低,3D 乳房斷層攝影皆優於乳房攝影,尤其是年輕或乳腺密度高的婦女成效更顯著。研究指出,3D 乳房斷層攝影可提高 41% 乳癌在緻密乳房的偵測率,減少 20 至 40% 的複檢率。但是對於乳腺極度緻密的婦女,仍須搭配超音波檢查。在歐美地區,3D 乳房斷層攝影已成為保險給付項目,並廣泛的被臨床使用於乳癌的篩檢與診斷上。
此外篩檢陽性個案,若需進一步組織切片,可搭配新式 3D 斷層攝影導引切片系統,快速且精準的定位病灶,在局部麻醉下以微創的方式進行切片,切片傷口僅 0.5 公分,復原時間快。另外可選擇真空抽吸系統,取得更多且完整的組織檢體,以上均為門診手術不需住院。
3D 乳房斷層攝影,以其對於早期乳癌的高偵測率、和減少假陽性個案的優勢,已經成為乳癌篩檢與診斷的趨勢。目前針對乳癌在台灣的高發生率,必須善用影像篩檢,發覺早期腫瘤,才是最佳的防治之道。
文 / 台北中山醫院婦女保健中心林文瓊醫師、康寧醫院婦女保健中心許居誠醫師 圖 / 巫郡俊
※ 本文授權自林文瓊醫師、許居誠醫師。
延伸閱讀
乳癌的高復發與轉移關鍵竟與年齡有關!醫籲:成功對抗乳癌靠 3 招
罹患「乳癌」不害怕!專家解析診斷、治療、術後護理